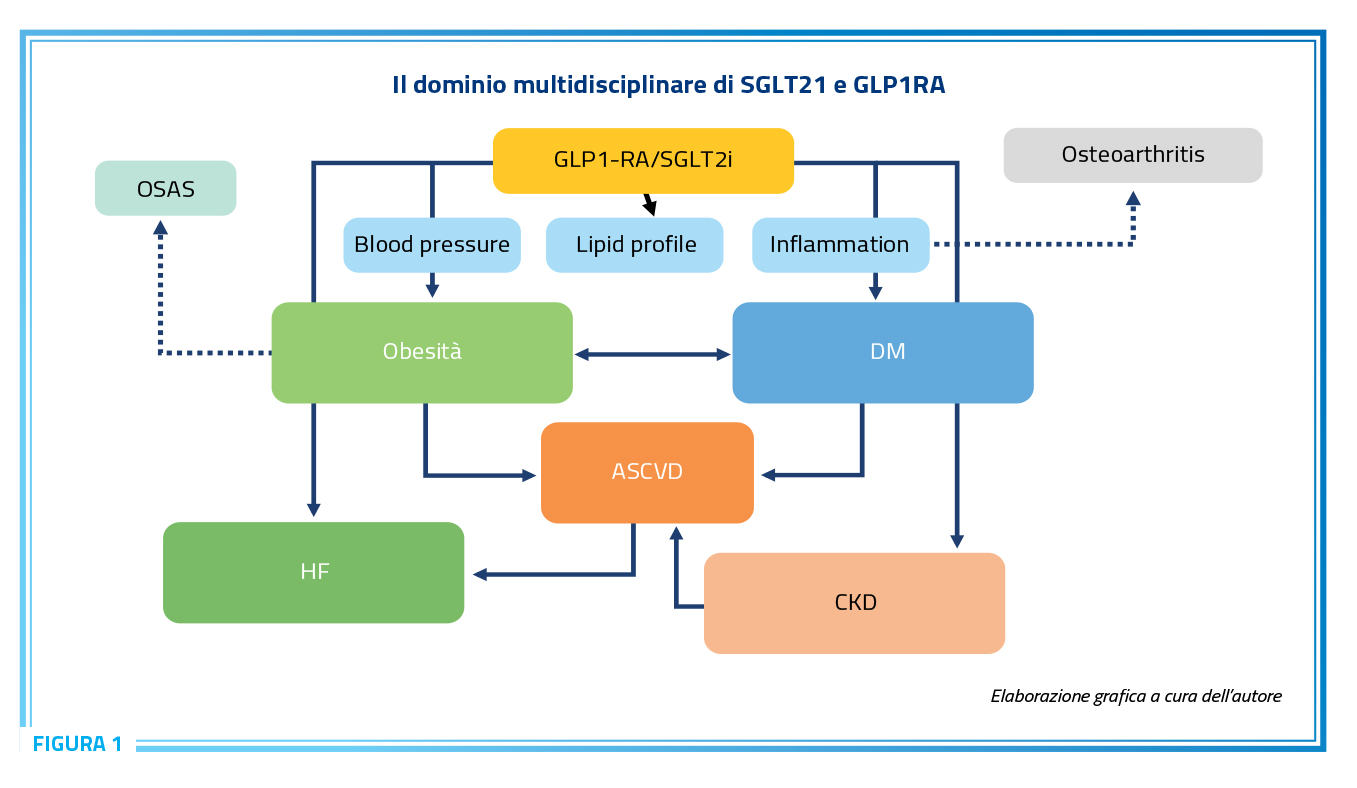
Lo scenario della medicina attuale è caratterizzato da elementi di complessità generale inimmaginabili due decenni fa ed in grado di rendere molto più difficile la pratica clinica giornaliera. In particolare, la coesistenza di multiple condizioni passibili di un trattamento farmacologico nello stesso soggetto condiziona in maniera forzata alcune delle scelte terapeutiche spingendo alla ricerca di una ipotesi di terapia omnicomprensiva che, alla stregua di una bacchetta magica, possa risolvere tutti i problemi con il minimo sforzo da parte del medico ed il minimo impegno personale da parte del paziente. Questa realtà utopica ha però un fondamento di verità che risiede nella possibilità di risolvere il problema attraverso la applicazione di due possibili strategie di intervento che possono essere riassunte con il motto dei Tre Moschettieri descritti da Dumas ed oggi nuovamente sulla cresta dell’onda per un eccellente restyling cinematografico. Infatti dovendo affrontare un problema che richiede un numero multiplo di interventi, ci sono due possibilità di azione: la prima proporre un numero di soluzioni uguale o molto vicino al numero di interventi richiesti (“tutti per uno”) mentre la alternativa potrebbe prevedere lo sfruttamento delle capacità trasversali di alcune classi di farmaci in grado di agire su numerosi dei determinanti di malattia a partire da una singola molecola (“uno per tutti”). Entrambe queste soluzioni hanno vantaggi e aree di incertezza, ma possono rappresentare una nuova strada di sviluppo della medicina nella quale la crescita delle conoscenze scientifiche in merito ai meccanismi di malattia finisce per produrre fatalmente un parallelo incremento del numero di farmaci che agiscono in maniera più specifica e meno approssimata a tutto vantaggio della efficacia e tollerabilità degli interventi. La espressione più tipica dell’approccio multidimensionale è la terapia di combinazione che si poggia sulla somministrazione di molecole multiple e dotate di un meccanismo d’azione specifico che affrontano i diversi problemi sul tappeto sulla base di una azione additiva, talora, sfruttando un solido sinergismo d’azione tra i farmaci. Un tipico esempio di tale approccio sono ad esempio i farmaci antiipertensivi, i farmaci per il trattamento della BPCO, i farmaci ipolipemizzanti e antidiabetici o le combinazioni ibride dove coesistono principi attivi con una diversa destinazione primari, ma sinergici quanto a risultato finale del loro intervento come le combinazioni tra farmaci antiipertensivi ed ipocolesterolomizzanti. Per contro, la espressione più determinante delle strategie monodimensionali “ad espansione” sono, ad esempio, i bloccanti del sistema RAS (ace-inibitori e sartani) in grado di agire in senso favorevole su diversi sistemi non necessariamente coinvolti dalla stessa base clinica (es. ipertensione e CKD). Più recentemente altre classi di farmaci hanno ampliato l’orizzonte multidimensionale a partire da indicazioni primariamente di ordine metabolico (Diabete e obesità), ma dimostrando la capacità di incidere anche sulla realtà cardiovascolare e renale con grande successo ed in maniera indipendente dalla co-esistenza del fattore di malattia iniziale. La rilevanza di questa osservazione ha spinto la American Heart Association (AHA) a pubblicare una sorta di “call-to-action” per descrivere ed affrontare in maniera corretta una nuova sindrome definite CRM-cardio-reno-metabolica che potrebbe rappresentare il paradigma della complessità sistematica sia in senso fisiopatologico che di gestione clinica sequenziale a potenzialità palindroma, nel senso che può essere affrontata in entrambi i sensi cambiandone il significato, ma non il senso compiuto. A questa categoria di farmaci con molteplicità di bersaglio terapeutico appartengono gli inibitori di SGLT2 (SGLT2i) e gli agonisti recettoriali di GLP1 (GLP1RA) che si sono dimostrati efficaci di agire in senso favorevole in una ampia popolazione di pazienti con diverse condizioni cliniche di rischio cardiometabolico (diabete, scompenso cardiaco, insufficienza renale, obesità e sovrappeso, etc) senza modificare le modalità di approccio ed, in molti casi, il dosaggio giornaliero dei farmaci (Figura 1). Farmaci come empagliflozin, dapagliflozin, liraglutide, semaglutide ed in parte tirzepatide hanno infatti avviato la propria carriera come farmaci antidiabetici in senso ipoglicemizzante per poi seguire una sequenza di sviluppo clinico sovrapponibile che li ha portati a diventare un punto di riferimento per la prevenzione cardio-renale nel paziente diabetico e successivamente anche nei pazienti con scompenso cardiaco con diversi livelli di funzione sistolica, insufficienza renale cronica con una sguardo piuttosto solido anche al futuro di condizioni di tipica co-morbidità come la s.apnee ostruttive notturne (OSAS) o le malattie osteoarticolari come paradigma delle condizioni di infiammazione cronica. Ora questa fase di sviluppo di queste molecole assomiglia più ad uno spettacolo di fuochi artificiali che talora è difficile apprezzare fino in fondo per la abbondanza e brillantezza della luci, ma quando la sarabanda finale si sarà consumata, la impressione è che ci troveremo immersi in una nuova medicina in cui lo spauracchio della complessità e della sua influenza nefasta sulla molteplicità dei trattamenti e sulla aderenza terapeutica, potranno essere sostituite da soluzioni con una capacità di gestione contemporanea di diversi problemi con conseguente crasi funzionale del concetto di terapia (applicabile alle patologie conclamate) e prevenzione (applicabile ai fattori di rischio che ne sono responsabili).
Questa potrebbe essere la logica di approccio alla medicina del nostro prossimo futuro che si integrerà sempre di più con lo sviluppo di nuove molecole sempre più potenti ed originate dalla conoscenza meccanicistica che saranno in grado di “curare” meccanismi di malattia in luogo di malattie conclamate permettendoci in questo modo di entrare nella medicina delle complessità non più timorosi e spauriti, ma dotati di armi efficaci per tradurre la complessità in semplificazione.
Lo scenario della medicina attuale è caratterizzato da elementi di complessità generale inimmaginabili due decenni fa ed in grado di rendere molto più difficile la pratica clinica giornaliera. In particolare, la coesistenza di multiple condizioni passibili di un trattamento farmacologico nello stesso soggetto condiziona in maniera forzata alcune delle scelte terapeutiche spingendo alla ricerca di una ipotesi di terapia omnicomprensiva che, alla stregua di una bacchetta magica, possa risolvere tutti i problemi con il minimo sforzo da parte del medico ed il minimo impegno personale da parte del paziente. Questa realtà utopica ha però un fondamento di verità che risiede nella possibilità di risolvere il problema attraverso la applicazione di due possibili strategie di intervento che possono essere riassunte con il motto dei Tre Moschettieri descritti da Dumas ed oggi nuovamente sulla cresta dell’onda per un eccellente restyling cinematografico. Infatti dovendo affrontare un problema che richiede un numero multiplo di interventi, ci sono due possibilità di azione: la prima proporre un numero di soluzioni uguale o molto vicino al numero di interventi richiesti (“tutti per uno”) mentre la alternativa potrebbe prevedere lo sfruttamento delle capacità trasversali di alcune classi di farmaci in grado di agire su numerosi dei determinanti di malattia a partire da una singola molecola (“uno per tutti”). Entrambe queste soluzioni hanno vantaggi e aree di incertezza, ma possono rappresentare una nuova strada di sviluppo della medicina nella quale la crescita delle conoscenze scientifiche in merito ai meccanismi di malattia finisce per produrre fatalmente un parallelo incremento del numero di farmaci che agiscono in maniera più specifica e meno approssimata a tutto vantaggio della efficacia e tollerabilità degli interventi. La espressione più tipica dell’approccio multidimensionale è la terapia di combinazione che si poggia sulla somministrazione di molecole multiple e dotate di un meccanismo d’azione specifico che affrontano i diversi problemi sul tappeto sulla base di una azione additiva, talora, sfruttando un solido sinergismo d’azione tra i farmaci. Un tipico esempio di tale approccio sono ad esempio i farmaci antiipertensivi, i farmaci per il trattamento della BPCO, i farmaci ipolipemizzanti e antidiabetici o le combinazioni ibride dove coesistono principi attivi con una diversa destinazione primari, ma sinergici quanto a risultato finale del loro intervento come le combinazioni tra farmaci antiipertensivi ed ipocolesterolomizzanti. Per contro, la espressione più determinante delle strategie monodimensionali “ad espansione” sono, ad esempio, i bloccanti del sistema RAS (ace-inibitori e sartani) in grado di agire in senso favorevole su diversi sistemi non necessariamente coinvolti dalla stessa base clinica (es. ipertensione e CKD). Più recentemente altre classi di farmaci hanno ampliato l’orizzonte multidimensionale a partire da indicazioni primariamente di ordine metabolico (Diabete e obesità), ma dimostrando la capacità di incidere anche sulla realtà cardiovascolare e renale con grande successo ed in maniera indipendente dalla co-esistenza del fattore di malattia iniziale. La rilevanza di questa osservazione ha spinto la American Heart Association (AHA) a pubblicare una sorta di “call-to-action” per descrivere ed affrontare in maniera corretta una nuova sindrome definite CRM-cardio-reno-metabolica che potrebbe rappresentare il paradigma della complessità sistematica sia in senso fisiopatologico che di gestione clinica sequenziale a potenzialità palindroma, nel senso che può essere affrontata in entrambi i sensi cambiandone il significato, ma non il senso compiuto. A questa categoria di farmaci con molteplicità di bersaglio terapeutico appartengono gli inibitori di SGLT2 (SGLT2i) e gli agonisti recettoriali di GLP1 (GLP1RA) che si sono dimostrati efficaci di agire in senso favorevole in una ampia popolazione di pazienti con diverse condizioni cliniche di rischio cardiometabolico (diabete, scompenso cardiaco, insufficienza renale, obesità e sovrappeso, etc) senza modificare le modalità di approccio ed, in molti casi, il dosaggio giornaliero dei farmaci (Figura 1). Farmaci come empagliflozin, dapagliflozin, liraglutide, semaglutide ed in parte tirzepatide hanno infatti avviato la propria carriera come farmaci antidiabetici in senso ipoglicemizzante per poi seguire una sequenza di sviluppo clinico sovrapponibile che li ha portati a diventare un punto di riferimento per la prevenzione cardio-renale nel paziente diabetico e successivamente anche nei pazienti con scompenso cardiaco con diversi livelli di funzione sistolica, insufficienza renale cronica con una sguardo piuttosto solido anche al futuro di condizioni di tipica co-morbidità come la s.apnee ostruttive notturne (OSAS) o le malattie osteoarticolari come paradigma delle condizioni di infiammazione cronica. Ora questa fase di sviluppo di queste molecole assomiglia più ad uno spettacolo di fuochi artificiali che talora è difficile apprezzare fino in fondo per la abbondanza e brillantezza della luci, ma quando la sarabanda finale si sarà consumata, la impressione è che ci troveremo immersi in una nuova medicina in cui lo spauracchio della complessità e della sua influenza nefasta sulla molteplicità dei trattamenti e sulla aderenza terapeutica, potranno essere sostituite da soluzioni con una capacità di gestione contemporanea di diversi problemi con conseguente crasi funzionale del concetto di terapia (applicabile alle patologie conclamate) e prevenzione (applicabile ai fattori di rischio che ne sono responsabili).
Questa potrebbe essere la logica di approccio alla medicina del nostro prossimo futuro che si integrerà sempre di più con lo sviluppo di nuove molecole sempre più potenti ed originate dalla conoscenza meccanicistica che saranno in grado di “curare” meccanismi di malattia in luogo di malattie conclamate permettendoci in questo modo di entrare nella medicina delle complessità non più timorosi e spauriti, ma dotati di armi efficaci per tradurre la complessità in semplificazione.
Related papers
Premessa Nell’ultimo decennio l’orizzonte della terapia ipolipemizzante si è arricchita di formidabili strumenti terapeutici quali ezitimibe, inibitori della proteina PCSK9 (PCSK9i) e acido bempedoico. Gli studi su queste molecole hanno permesso non solo di dimostrarne l’efficacia, ma hanno fornito importanti informazioni sull’importanza dell’abbassamento delle LDL nella riduzione del rischio cardiovascolare (CV) e costituiscono la base [more info]
Colesterolemia subottimale come fattore di rischio per le malattie cardiovascolari Il miglioramento delle abitudini alimentari e l’ottimizzazione dei livelli di colesterolo LDL nel sangue – fattore causale e cumulativo - sembrano essere strumenti efficaci per ridurre il rischio di malattie cardiovascolari su base aterosclerotica, che ancora oggi rappresentano una delle principali cause di morte e [more info]
Introduzione Le malattie cardiovascolari (CV) rappresentano la principale causa di morbilità e mortalità a livello mondiale (1). Sebbene le tecnologie mediche e i trattamenti farmacologici abbiano raggiunto livelli di avanguardia, il Sistema Sanitario globale si trova a fronteggiare un crescente numero di persone affette da patologie CV (2,3). Le malattie cerebrovascolari, in particolare, rappresentano la [more info]