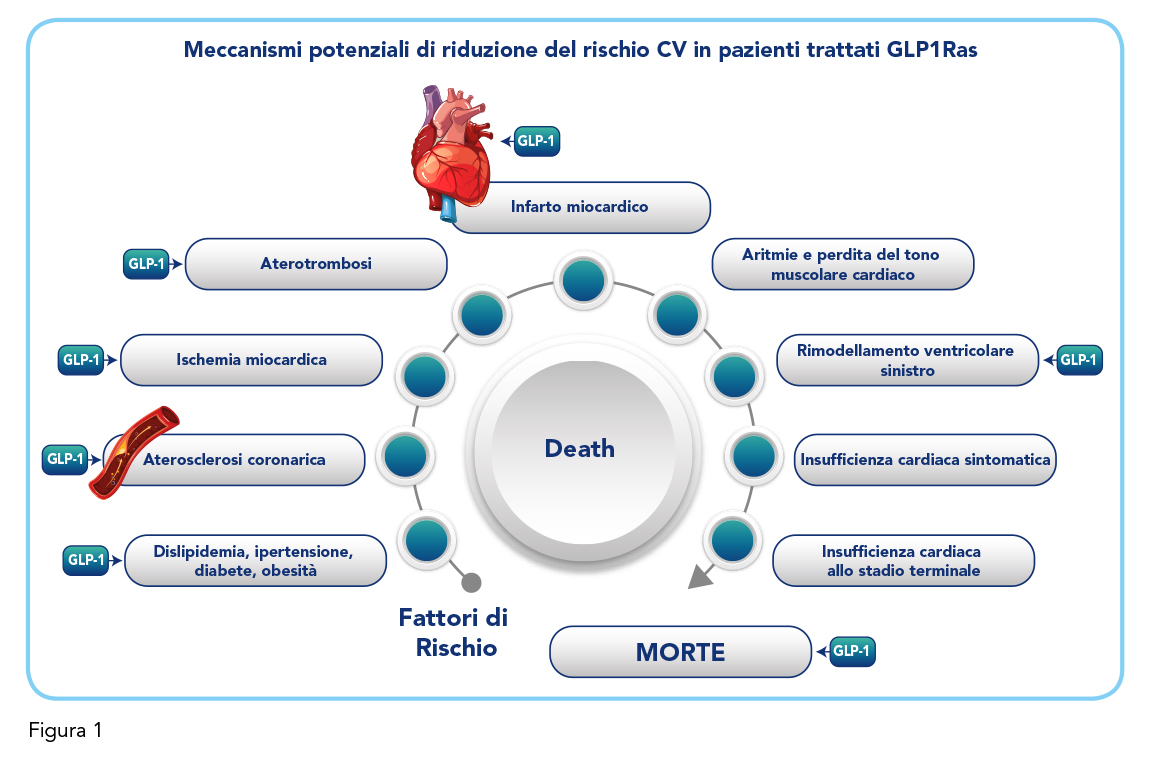
La recente identificazione da parte della WHO ed anche del Parlamento Europeo della obesità come malattia cronica e non solo come fattore di rischio cardio-metabolico, ha cambiato totalmente il paradigma del nostro atteggiamento personale nei confronti della opulenza fisica. L’approccio tradizionale al sovrappeso è stato per molto tempo prevalentemente culturale e di costume considerandone gli aspetti di legame con l’eccesso ed il disordine alimentare che hanno condizionato per molti anni una ricerca ampia, ma incentrata soprattutto su soluzioni di tipo dietetico che sono risultate di impatto intermittente e molto limitate in termini di correzione del sovrappeso soprattutto nelle soluzioni più estreme. Successivamente la percezione di una quota patologica nelle conseguenze della obesità ha condotto alla ricerca e sviluppo di soluzioni terapeutiche basate sull’impiego di farmaci, sicuramente più disciplinate in termini di rapporto intervento-effetto clinico, ma basate su soluzioni farmacologiche gravate da considerevoli effetti indesiderati che ne limitavano l’impiego in termini di aderenza al trattamento ed interazioni farmacologiche in pazienti spesso gravati da patologie concomitanti. A questo punto dello sviluppo del rapporto tra obesità ed il suo trattamento, il target dell’intervento ha cominciato a spostarsi dalla sola colpevolezza del cibo alla percezioni di un meccanismo sottostante con valenza patogenetica, che ha scaricato un po’ la responsabilità che ha gravato sinistramente sui piatti di pasta ed incrementato le speranze di una soluzione che fosse in grado di interrompere un corto circuito meccanicistico del quale la pasta alla carbonara fosse solo uno strumento intermedio. La possibilità che un meccanismo organico fosse alla base dell’aumento di peso corporeo ha permesso lo sviluppo della chirurgia bariatrica, che modificando la anatomia del tubo digerente genera una ridotta efficienza dei meccanismi alla base dell’eccesso di recupero calorico che permette imponenti riduzioni di peso tipicamente applicate in presenza di un incremento molto rilevante del BMI (>40). Tuttavia, ancora una volta, l’adozione di una soluzione logica basata sulla deduzione fisiopatologica riduce ulteriormente la colpevolezza diretta del sistema culinario, ma non fornisce una soluzione all’enigma principale circa i meccanismi che sono responsabili dell’incremento del peso corporeo, ma soprattutto della sua propensione a causare alterazioni di tipo cardiovascolare e metabolico in grado di influenzare in senso negativo la prognosi clinica quod vitam del paziente obeso. Per arrivare a questo risultato è stato necessario fare un passo indietro sulla strada dei meccanismi che regolano il rapporto tra cibo, peso corporeo e malattie cardiovascolari e partendo da una interpretazione più estensiva dei concetti di controllo metabolico tipici della malattia diabetica. La disponibilità di agonisti del peptide GLP1 (GLP1RA) per il trattamento del paziente diabetico ha infatti reso evidente come questo meccanismo di interazione farmacologica fosse basato sull’asse riduzione dell’appetito e del peso corporeo (Figura 1) e come la attivazione di tale asse, direttamente responsabile della riduzione del peso corporeo, si associasse ad una correzione ampia e significativa dei più importanti fattori di rischio cardiovascolare (Figura 1) cui si associa una riduzione della incidenza di eventi cardiovascolari maggiori. Quindi, i dati di efficacia complessiva dei GLP1RA suggeriscono che nel caso del paziente obeso complessivamente quello che si vede non è il bersaglio primario dell’intervento. Inseguire solo strategie finalizzate a ridurre l’apporto di cibo e con esso la disponibilità di risorse per alimentare la progressione verso il sovrappeso sembra essere una terapia incapace di correggere il funzionamento della grande centrale di controllo del peso che appare dipendente da una attività esagerata dell’asse cervello-tubo digerente che si servono dell’alimentazione solo come supporto alla loro “voracità fisiologica”. Oggi la ricerca farmacologica ci fornisce strumenti che partono da lontano, da piccoli peptidi che appaiono ancora più minuscoli se confrontati con le dimensioni di ciò che sono in grado di condizionare i quali sono però in grado di produrre risultati che in termini antropometrici e metabolici per cui si può per una volta usare al rovescio un vecchio aforisma e dichiarare che nel mondo della malattia obesità un topolino ha prodotto una montagna.
Bibliografia
- Madsbad S, Holst JJ. Cardiovascular effects of incretins: focus onglucagon-like peptide-1 receptor agonists. Cardiovascular Research (2022) 00, 1–19
La recente identificazione da parte della WHO ed anche del Parlamento Europeo della obesità come malattia cronica e non solo come fattore di rischio cardio-metabolico, ha cambiato totalmente il paradigma del nostro atteggiamento personale nei confronti della opulenza fisica. L’approccio tradizionale al sovrappeso è stato per molto tempo prevalentemente culturale e di costume considerandone gli aspetti di legame con l’eccesso ed il disordine alimentare che hanno condizionato per molti anni una ricerca ampia, ma incentrata soprattutto su soluzioni di tipo dietetico che sono risultate di impatto intermittente e molto limitate in termini di correzione del sovrappeso soprattutto nelle soluzioni più estreme. Successivamente la percezione di una quota patologica nelle conseguenze della obesità ha condotto alla ricerca e sviluppo di soluzioni terapeutiche basate sull’impiego di farmaci, sicuramente più disciplinate in termini di rapporto intervento-effetto clinico, ma basate su soluzioni farmacologiche gravate da considerevoli effetti indesiderati che ne limitavano l’impiego in termini di aderenza al trattamento ed interazioni farmacologiche in pazienti spesso gravati da patologie concomitanti. A questo punto dello sviluppo del rapporto tra obesità ed il suo trattamento, il target dell’intervento ha cominciato a spostarsi dalla sola colpevolezza del cibo alla percezioni di un meccanismo sottostante con valenza patogenetica, che ha scaricato un po’ la responsabilità che ha gravato sinistramente sui piatti di pasta ed incrementato le speranze di una soluzione che fosse in grado di interrompere un corto circuito meccanicistico del quale la pasta alla carbonara fosse solo uno strumento intermedio. La possibilità che un meccanismo organico fosse alla base dell’aumento di peso corporeo ha permesso lo sviluppo della chirurgia bariatrica, che modificando la anatomia del tubo digerente genera una ridotta efficienza dei meccanismi alla base dell’eccesso di recupero calorico che permette imponenti riduzioni di peso tipicamente applicate in presenza di un incremento molto rilevante del BMI (>40). Tuttavia, ancora una volta, l’adozione di una soluzione logica basata sulla deduzione fisiopatologica riduce ulteriormente la colpevolezza diretta del sistema culinario, ma non fornisce una soluzione all’enigma principale circa i meccanismi che sono responsabili dell’incremento del peso corporeo, ma soprattutto della sua propensione a causare alterazioni di tipo cardiovascolare e metabolico in grado di influenzare in senso negativo la prognosi clinica quod vitam del paziente obeso. Per arrivare a questo risultato è stato necessario fare un passo indietro sulla strada dei meccanismi che regolano il rapporto tra cibo, peso corporeo e malattie cardiovascolari e partendo da una interpretazione più estensiva dei concetti di controllo metabolico tipici della malattia diabetica. La disponibilità di agonisti del peptide GLP1 (GLP1RA) per il trattamento del paziente diabetico ha infatti reso evidente come questo meccanismo di interazione farmacologica fosse basato sull’asse riduzione dell’appetito e del peso corporeo (Figura 1) e come la attivazione di tale asse, direttamente responsabile della riduzione del peso corporeo, si associasse ad una correzione ampia e significativa dei più importanti fattori di rischio cardiovascolare (Figura 1) cui si associa una riduzione della incidenza di eventi cardiovascolari maggiori. Quindi, i dati di efficacia complessiva dei GLP1RA suggeriscono che nel caso del paziente obeso complessivamente quello che si vede non è il bersaglio primario dell’intervento. Inseguire solo strategie finalizzate a ridurre l’apporto di cibo e con esso la disponibilità di risorse per alimentare la progressione verso il sovrappeso sembra essere una terapia incapace di correggere il funzionamento della grande centrale di controllo del peso che appare dipendente da una attività esagerata dell’asse cervello-tubo digerente che si servono dell’alimentazione solo come supporto alla loro “voracità fisiologica”. Oggi la ricerca farmacologica ci fornisce strumenti che partono da lontano, da piccoli peptidi che appaiono ancora più minuscoli se confrontati con le dimensioni di ciò che sono in grado di condizionare i quali sono però in grado di produrre risultati che in termini antropometrici e metabolici per cui si può per una volta usare al rovescio un vecchio aforisma e dichiarare che nel mondo della malattia obesità un topolino ha prodotto una montagna.
Bibliografia
- Madsbad S, Holst JJ. Cardiovascular effects of incretins: focus onglucagon-like peptide-1 receptor agonists. Cardiovascular Research (2022) 00, 1–19
Related papers
Lo scenario della medicina attuale è caratterizzato da elementi di complessità generale inimmaginabili due decenni fa ed in grado di rendere molto più difficile la pratica clinica giornaliera. In particolare, la coesistenza di multiple condizioni passibili di un trattamento farmacologico nello stesso soggetto condiziona in maniera forzata alcune delle scelte terapeutiche spingendo alla ricerca di [more info]
Premessa Nell’ultimo decennio l’orizzonte della terapia ipolipemizzante si è arricchita di formidabili strumenti terapeutici quali ezitimibe, inibitori della proteina PCSK9 (PCSK9i) e acido bempedoico. Gli studi su queste molecole hanno permesso non solo di dimostrarne l’efficacia, ma hanno fornito importanti informazioni sull’importanza dell’abbassamento delle LDL nella riduzione del rischio cardiovascolare (CV) e costituiscono la base [more info]
Colesterolemia subottimale come fattore di rischio per le malattie cardiovascolari Il miglioramento delle abitudini alimentari e l’ottimizzazione dei livelli di colesterolo LDL nel sangue – fattore causale e cumulativo - sembrano essere strumenti efficaci per ridurre il rischio di malattie cardiovascolari su base aterosclerotica, che ancora oggi rappresentano una delle principali cause di morte e [more info]